- Роспотребнадзор
- Роспотребнадзор
- Гигиенические требования к отоплению и вентиляции в детских дошкольных учреждениях. — ПРЕСС-ЦЕНТР
- Пресс-центр
- Воздушно-тепловой режим в детских и подростковых учреждениях
- Обструктивный бронхит у детей — симптомы и лечение
- Определение болезни. Причины заболевания
- Симптомы обструктивного бронхита у детей
- Патогенез обструктивного бронхита у детей
- Классификация и стадии развития обструктивного бронхита у детей
- Осложнения обструктивного бронхита у детей
- Диагностика обструктивного бронхита у детей
- Дифференциальная диагностика
- Лечение обструктивного бронхита у детей
- Прогноз. Профилактика
Роспотребнадзор
Роспотребнадзор
Гигиенические требования к отоплению и вентиляции в детских дошкольных учреждениях. — ПРЕСС-ЦЕНТР
Пресс-центр
Гигиенические требования к отоплению и вентиляции в детских дошкольных учреждениях
В соответствии с требованиями СанПиН 2.4.1.2660-10 «Санитарно-эпидемиологические требования к устройству, содержанию и организации режима работы в дошкольных организациях», здания дошкольных организаций оборудуют системами центрального отопления и вентиляции. Теплоснабжение зданий предусматривается от тепловых сетей ТЭЦ, районных и местных котельных с резервным вводом. Допускается применение автономного или газового отопления.
Для поддержания оптимальных параметров температурного режима отопительные приборы оборудуются регулируемыми кранами.
Не допускается использование переносных обогревательных приборов, а также обогреватели с инфракрасным излучением.
Средняя температура поверхности нагревательных приборов не должна превышать +80 градусов по С.
Во избежание ожогов и травм у детей отопительные приборы, конструкция которых не имеет защитных устройств, следует ограждать съемными решетками из дерева или термостойких материалов, разрешенных к применению в установленном порядке. Ограждения из древесно-стружечных плит и других полимерных материалов не используются.
В зимний период температура пола в групповых помещениях, расположенных на первых здания, должна быть не менее +22 градусов по С.
Нормативная температура воздуха в различных помещениях ДДУ должна составлять:
- приемные, игровые младшей, средней и старшей групп +22-24 градусов по С, а в подготовительной группе +21-23 градусов по С;
- групповые, раздевальные всех видов групп +21-23 градусов по С;
- спальни всех видов групп +19-20 градусов по С;
- туалетные комнаты ясельных групп +22-24 градусов по С;
- туалетные комнаты дошкольных групп +21-23 градусов по С;
- залы для музыкальных и гимнастических занятий +19-20 градусов по С;
- прогулочные веранды не менее +12 градусов по С;
- зал с ванной бассейна не менее +29 градусов по С;
- раздевалка с душевой в бассейне +25-26 градусов по С;
- медицинские помещения +22-24 градусов по С;
- отапливаемые переходы не менее +15 градусов по С.
Относительная влажность воздуха в помещениях с пребыванием детей должна быть в пределах 40-60%, в производственных помещениях пищеблока и постирочной — не более 70%.
Все помещения ежедневно и неоднократно проветриваются в отсутствие детей. Сквозное проветривание проводят не менее 10 минут через каждые 1,5 часа. В помещениях групповых и спальнях проводится естественное сквозное или угловое проветривание. Проветривание через туалетные комнаты не допускается.
В присутствии детей допускается широкая односторонняя аэрация всех помещений в теплое время года.
Длительность проветривания зависит от температуры наружного воздуха, направления ветра, эффективности отопительной системы. Проветривание проводят в отсутствие детей и заканчивают за 30 минут до их прихода с прогулки или занятий.
При проветривании допускается кратковременное снижение температуры воздуха в помещении, но не более чем на 2-4 градуса по С.
В помещениях спален сквозное проветривание проводят до укладывания детей спать.
В теплое время года сон (дневной и ночной) организуют при открытых окнах, избегая сквозняка.
Скорость движения воздуха в основных помещениях не более 0,1 метра в секунду.
Контроль за температурой воздуха во всех основных помещениях пребывания детей осуществляют с помощью бытового термометра, прикрепленного на внутренней стене на высоте 0,8-1,0 метра от пола.
Отдел надзора по гигиене детей и подростков
Воздушно-тепловой режим в детских и подростковых учреждениях
Одним из важных средовых факторов, оказывающих влияние на работоспособность и состояние здоровья детей, является воздушно-тепловой режим помещений.
В закрытых помещениях детских и подростковых учреждений за время пребывания в них детей повышаются температура и влажность воздуха. Изменяется химический состав воздуха вследствие выделений продуктов жизнедеятельности, так называемых антроповыбросов (выдыхаемый воздух, кишечные газы, выделения с поверхности кожи). Кроме того, воздушная среда загрязняется выделением химических веществ из отделочных материалов, в процессе учебно-производственной деятельности. Меняются биологические свойства воздуха (бактериальная обсемененность), ионный состав (увеличивается количество тяжелых, положительно заряженных частиц).
Изменение физических, химических и биологических качеств воздушной среды оказывает неблагоприятное влияние на организм детей: ухудшается работоспособность, появляются головная боль, вялость. Химические загрязнения воздуха могут вызвать токсическое действие, аллергию. Повышается заболеваемость. Поэтому большое значение придается санитарно-гигиеническому контролю за показателями воздушной среды и правильной эксплуатации систем отопления и вентиляции в детских и подростковых учреждениях.
Температура воздуха в помещениях для детей и подростков должна быть дифференцирована в зависимости от назначения помещения, строительно-климатической зоны, возраста детей и др. (табл. 19).
Таблица: 19. Расчетная температура воздуха для проектирования отопления в помещениях детских и подростковых учреждений
Оптимальные показатели относительной влажности воздуха приняты 30—50%, подвижности воздуха — 0,06—0,25 м/с, допустимые: 25—60% и не более 0,3 м/с. В игровых и групповых, расположенных на этаже, температура, поверхности пола в зимний период должна быть 23° С.
В различных климатических районах при выполнении разных видов деятельности детьми и подростками наблюдается разный уровень теплообразования и теплоотдачи организма. Чтение, письмо, тихие игры детей сопровождаются малым выделением тепла. При выполнении физических упражнений, работе в мастерских в организме учащихся образуется большое количество тепла. В помещении с высокой температурой воздуха, особенно в сочетании с высокой влажностью и малыми скоростями движения воздуха, отдача тепла затрудняется, что неблагоприятно, отражается на тепловом состоянии детей и их работоспособности.
Дети с ослабленным здоровьем должны заниматься в помещении с несколько повышенной температурой. Оптимальные показатели температуры воздуха помещений могут быть снижены путем закаливания детей.
Для поддержания оптимальных условий микроклимата помещений применяют различные системы
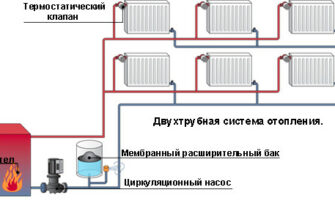
(отопления. Наиболее широко используется центральное водяное отопление низкого давления с температурой воды-теплоносителя для дошкольных учреждений
85° С, для школ и других учебных заведений — 95° С.
При водяном отоплении нагревательные приборы (конвекторы, радиаторы) отдают тепло омывающему воздуху помещения, при этом температура стен
остается низкой и вызывает отрицательную радиацию, т.. е. потерю тепла организмом путем излучения.
Лучистые системы, отопления (или панельное отопление) .представляют собой заключенные в ограждающие конструкции трубы или каналы, по которым циркулирует нагретая вода или воздух. При этом теплоотдающими поверхностями могут быть пол и потолок или стены помещения.
Лучистая система отопления имеет ‘ряд преимуществ: равномерность температуры воздуха в помещении, отсутствие пригорания пыли, возможность лучше проветривать помещение, так как тепловой комфорт детей . обеспечивается при более низкой температуре воздуха. Для обеспечения оптимального теплового состояния детей рекомендуется температура нагрева -панелей полов детских дошкольных учреждений не выше 24° С, потолков — 28° G, стен — 30-35°С.
В последнее время в школьных зданиях широкое распространение получило воздушное отопление. При этой системе наружный воздух поступает в воздухозаборную шахту, затем в приточную камеру, после чего подвергается кондиционированию (нагрев, очистка и увлажнение) и через приточные отверстия подается в учебные помещения в количестве 16 м 3 /ч на одного учащегося. Температура факела воздуха не должна превышать 40° С.
Одновременно из учебных помещений предусматривается естественная вытяжная вентиляция через рекреации с последующей вытяжкой из санитарных узлов. В детских дошкольных учреждениях и школах малой вместимости в сельской местности допускается печное отопление. При этом должны соблюдаться следующие условия: обеспечение нормируемого уровня нагрева воздуха, суточные колебания температуры воздуха не более 3° С, нагрев поверхности печи не выше 90° С, расположение топливников и задвижек вне учебного помещения.
Вентиляция обеспечивает приток чистого воздуха й удаление загрязненного, способствует поддержанию в помещениях оптимальных микроклиматических условий и чистоты воздуха.
Естественная вентиляция предусматривает поступление наружного воздуха под влиянием теплового или ветрового напора и удаление загрязненного через вытяжные каналы. Приток воздуха осуществляется через фрамуги. Правильное устройство фрамуги такое, когда наружная створка открывается наружу на петлях, укрепленных в верхней части фрамуги, а внутренняя — внутрь на петлях, укрепленных в нижней части фрамуги. При таком устройстве фрамуги наружный воздух направляется к потолку и в зону нахождения детей поступает уже обогретым, не вызывая их охлаждения. В теплое и переходное время года аэрация помещений может осуществляться непрерывно в присутствии детей. Для обеспечения достаточного притока воздуха отношение площадей сечения фрамуги и пола должно быть не менее 1:50.
Чистота воздуха помещений достигается правильной организацией проветривания классных помещений во время перемен. Продолжительность проветривания определяется температурой наружного воздуха (табл. 20). До начала занятий рекомендуется сквозное проветривание.
Таблица 20. Зависимость длительности проветривания учебных . шйиеи1ёний от температуры Наружного воздуха
Продолжительность проветривания спальных и игровых комнат перед приходом детей устанавливается в соответствии с рекомендациями для проветривания классных помещений в большие перемены.
В холодное время года аэрация групповых должна проводиться до прихода детей и заканчиваться за 80 мин до их появления. В спальных помещениях фрамуги, форточки следует закрывать за 30 мин до сна детей, открывать во время сна с одной стороны и закрывать за 30 мин до подъема детей.
Быстрое улучшение качества воздуха достигается сквозным проветриванием (одновременно открыты фрамуги и дверь), но обязательно в отсутствие детей. Эффективность сквозного проветривания в 5—10 раз выше по сравнению с обычным только через фрамуги или форточки.
Система вытяжной вентиляции на естественном побуждении малоэффективна, она обеспечивает полутора- двукратный воздухообмен.
Механическая вентиляция позволяет увеличить кратность воздухообмена до 4—6 объемов в час. При такой вентиляции резко возрастает скорость движения воздуха (до 0,3—0,8 м/с), но учащиеся, сидящие в 1-м ряду у окон, испытывают тепловой дискомфорт. Кроме того, установлено неправильное перемещение воздуха с первых этажей здания в верхние, в результате чего загрязняется воздух рекреаций трех этажей. Этот загрязненный воздух вследствие подпора и наличия в классах вытяжных каналов поступает в классы. В настоящее время для вентиляции учебных помещений рекомендуется использовать механическую приточную вентиляцию, которая может быть организована в двух вариантах: децентрализованный приток неподогретого воздуха и централизованный, совмещенный, с.отоплением (воздушное отопление). Разработана вентиляционная установка, обеспечивающая: местный приток атмосферного воздуха в помещение. Она состоит из вентилятора, приточных коробов, съемного противопылевого фильтра. Струй воздуха, нагнетаемые вентилятором, направляются к потолку, продвигаются по нему к противоположной стене, оттуда постепенно опускаются. Система обеспечивает оптимальные условия воздушной среды в сочетании с панельным отоплением, но использование ее ограничено температурой наружного воздуха (не ниже 15° С).
Предпочтительнее система централизованной подачи подогретого воздуха — совмещение отопления с вентиляцией. Путем регуляции объема и нагрева воздуха в зависимости от наружной температуры можно создать оптимальный воздушный и тепловой режим в помещении. Действующими нормами предусматривается приток воздуха в классные помещения, учебные кабинеты и лаборатории 16 м 3 в час на 1 человека, в мастерские — 20 м 3 /ч.
При проектировании системы вентиляции обязательным требованием является создание правильного направления движения воздуха — из чистого помещения в помещение с более загрязненным воздухом и предотвращение возможности обратного его поступления. С этой целью предусматривается устройство независимых систем вытяжной или приточно-вытяжной вентиляции для классов, кабинетов, лабораторий, актовых залов, мастерских, кухонь, медпунктов, кабинетов зубного врача.
С целью локализации и удаления загрязнений непосредственно у места их выделения предусматривается местная вытяжная вентиляция: в кабинетах химии, учебно-производственных мастерских, в варочном цехе пищеблока, в сушильных шкафах раздевальни. Объем удаляемого воздуха от вытяжного химического шкафа принимается 1100 м 3 /ч.
В лабораториях и учебно-производственных мастерских СПТУ, работа в которых связана с выделением повышенного тепла, пыли и газов, должна быть предусмотрена эффективная общая и местная вентиляция, обеспечивающая содержание вредных примесей не выше допустимых.
Обструктивный бронхит у детей — симптомы и лечение
Что такое обструктивный бронхит у детей? Причины возникновения, диагностику и методы лечения разберем в статье доктора Тепляковой Светланы Александровны, педиатра со стажем в 36 лет.
Определение болезни. Причины заболевания
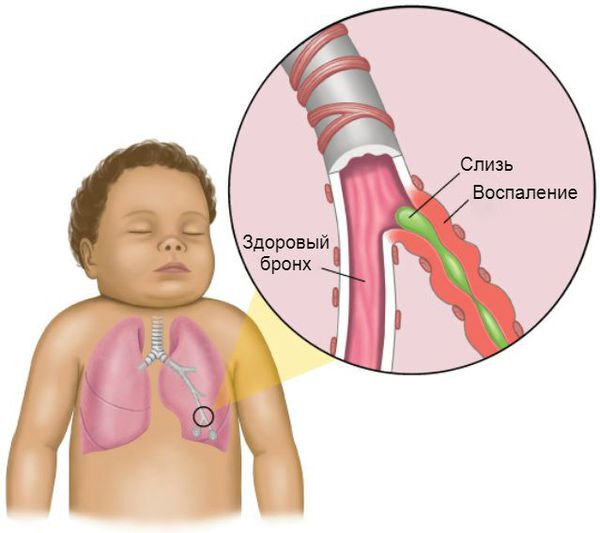
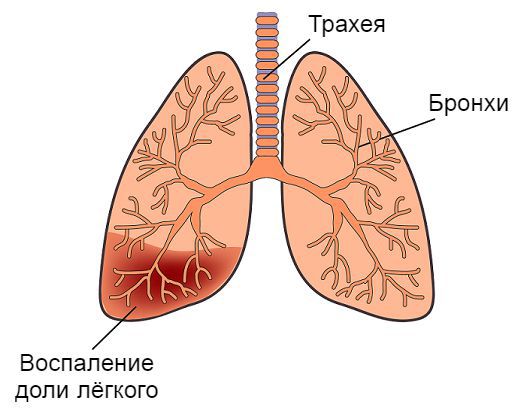
Обструктивный бронхит — это воспаление бронхов, которое сопровождается сужением их просвета (обструкцией), бронхоспазмом и нарушением проходимости воздуха. Проявляется одиночным, но достаточно частым кашлем, шумным, затруднённым дыханием и свистящими звуками на выдохе [1] [3] .
С обструктивным бронхитом сталкиваются дети любого возраста. В основном он возникает в период, начиная с 6 месяцев до 5 лет. Ему подвержены дети с ослабленным иммунитетом, аллергией, генетической предрасположенностью, повторными и затяжными ОРВИ [1] [2] [7] .
Число заболеваний, протекающих с синдромом бронхообструкции, неуклонно растёт, хотя причины этого пока неясны. В России заболеваемость обструктивным бронхитом составляет 75-250 случаев на 1000 детей 1-3 лет, что на 2 порядка выше, чем при пневмонии. В амбулаторной практике США распространённость заболевания оценивается в 60-70 случаев на 1000 детей 0-2 лет, однако к 4-м годам и старше этот показатель резко снижается до 35 случаев на 1000 детей [4] [6] .
Чаще всего обструктивный бронхит развивается в ответ на респираторные вирусы, особенно на респираторно-синцитиальный вирус. Он является причиной болезни у 85 % детей до 6 месяцев и 28 % детей постарше [13] . Реже заболевание вызывают другие респираторные инфекции:
- риновирусы — у недоношенных детей (особенно с бронхолёгочной дисплазией и находящихся на искусственном вскармливании) [13] ;
- вирусы парагриппа 3-го типа — у детей 1-3 лет;
- аденовирусы — у детей 4-6 лет;
- вирусы парагриппа;
- энтеровирусы.
В последние 10-15 лет среди причин обструктивных форм бронхита часто регистрируют вирусы герпеса: цитомегаловирус, вирус Эпштейна — Барр и вирус герпеса 6-го типа. Также обструктивный бронхит нередко провоцируют грибковые инфекции, особенно если ребёнок регулярно находится в помещении с повышенной влажностью.
В преддошкольном и школьном возрасте заболевание могут вызвать бактерии: патогенные бактерии (микоплазмы и хламидии пневмонии), а также условно-патогенная флора, которая входит в состав нормальной микрофлоры дыхательных путей.
Нередко в развитии заболевания принимают участие сразу несколько вирусов, т. е. микст-инфекции. Они часто становятся хроническими, являясь главной причиной повторных ОРЗ.
Рецидивы обструктивного бронхита обычно возникают на фоне глистной инвазии или хронической инфекции — тонзиллита, кариеса, синусита и др.
Развитию обструктивного бронхита могут предрасполагать факторы риска:
- Отягощённое течение беременности и родов, недоношенность младенца, внутриутробное инфицирование плода, поражение центральной нервной системы на последних неделях беременности, во время или после родов, раннее искусственное вскармливание, дистрофии.
- Особенности, свойственные детям до 3 лет: незрелость иммунной системы, обильное кровоснабжение лёгочной ткани, повышенная проницаемость сосудов, малый диаметр и рыхлость подслизистого слоя бронхов, повышенная податливость их хрящей, вязкость бронхиального секрета , недоразвитие гладкомышечной и эластической ткани.
- Долгое пребывание малыша в горизонтальном положении, более длительный сон, частый плач.
- Употребление алкоголя, пассивное и активное курение во время беременности или кормления — всё это подавляет иммунитет младенца, тормозит созревание и развитие его центральной нервной системы.
- Неблагоприятные факторы внешней среды: воздействие аммиака, хлора, сернокислого газа, окиси углерода, различных кислот, угольной и цементной пыли.
- Частые переохлаждения из-за чрезмерно низкой температуры воздуха в районах крайнего Севера, повышенная влажность и другие факторы, связанные с климатом и географией.
- Аллергический фактор: повышенная чувствительность к продуктам, домашней пыли и шерсти животных. В таких случаях обструктивному бронхиту может сопутствовать аллергический дерматит, ринит и/или конъюнктивит[6][7][10] .
Симптомы обструктивного бронхита у детей
Клинические проявления обструкции нередко начинаются с повышения температуры до 37-39 °С и катаральных явлений, таких как насморк, заложенность носа, редкое покашливание. У ребёнка 1-3 лет могут появиться признаки нарушения пищеварения: отрыжка, урчание в животе, понос и др. Все эти симптомы беспокоят пациента на протяжении 1-3 дней.
Начало заболевания может быть острым. При этом симптомы чаще возникают вечером или ночью: ребёнок просыпается от приступа грубого кашля, шумного дыхания и затруднённого выдоха. В случае постепенного развития болезни вышеописанные симптомы обструкции появляются плавно, через 2-3 дня, на фоне нормальной температуры тела, но иногда могут развиться в первые сутки.
Далее присоединяется одышка с участием мышц шеи, плеч и диафрагмы. Ребёнок может быть возбуждённым, беспокойным. Его кожа бледнеет, появляется мраморный рисунок, носогубный треугольник синеет.
Внимательная мама нередко может самостоятельно заподозрить развитие обструктивного бронхита у ребёнка по следующим симптомам:
- кашель со скудной, плохо отходящей мокротой (иногда кашель бывает мучительным и приступообразным);
- свистящие хрипы на выдохе и шумное дыхание, которые усиливаются при кашле, плаче или общем беспокойстве ребёнка;
- участие мышц шеи, плеч и диафрагмы во время дыхания, втягивание межрёберных промежутков и других уступчивых мест грудной клетки;
- раздувание крыльев носа;
- нарастание бледности кожи, появление мраморного окраса;
- учащение дыхания и пульса;
- увеличение шейных лимфоузлов (не всегда).
Стихает бронхообструкция через 5-7 дней по мере уменьшения воспаления в бронхах.
Патогенез обструктивного бронхита у детей
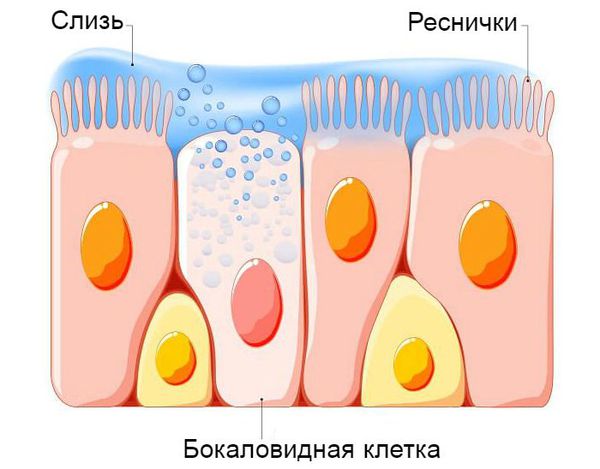
В патогенезе обструктивного бронхита важную роль играет система очищения дыхательных путей . Слизистая оболочка нижней трети трахеи и бронхов представлена бокаловидными клетками. Они непрерывно вырабатывают слизь, в состав которой входят бактерицидные вещества. Эта слизь покрывает реснички эпителия дыхательных путей. Они непрерывно выполняют поступательные движения, выводя слизь из лёгких, тем самым выполняя защитную функцию бронхиального дерева [6] [9] .
При нормальной работе дыхательной системы ребёнок активен, его сон и аппетит не нарушены, дыхание ровное, спокойное, свободное, в нём симметрично участвуют обе половины грудной летки без привлечения мышц шеи, плеч и диафрагмы. Ритм дыхания в течение дня может меняться как по частоте, так и по глубине. При повреждении защитной системы трахеи и бронхов дыхание нарушается, состояние ребёнка ухудшается.
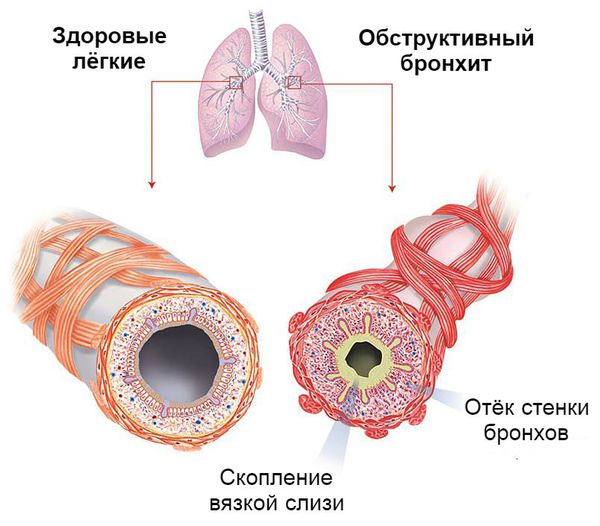
Ведущими механизмами развития обструктивного бронхита являются:
- бронхоспазм;
- гиперсекреция слизи;
- отёк бронхиальной стенки.
Бронхоспазм развивается под воздействием биологически активных веществ, которые выделяются в ходе воспалительной реакции вирусного происхождения. Однако в некоторых случаях он может развиться при непосредственном воздействии вирусов на нервные окончания β2-рецепторов.
Процесс образования слизи на фоне вирусной инфекции усиливается, так как увеличивается количество и размеры бокаловидных клеток. Иногда в них трансформируются некоторые эпителиальные клетки. В связи с изменением своего химического состава слизь становится вязкой. Реснитчатый эпителий, который обычно выводит её из лёгких, отслаивается. Обычных способов выведения секрета становится недостаточно. Развивается обструкция дыхательных путей.
Отёк бронхиальной стенки на фоне вирусной инфекции развивается быстро. Этому способствует повышенная проницаемость сосудов ребёнка и чрезмерно развитая лимфатическая и кровеносная система дыхательных путей. В результате проходимость воздуха по бронхам нарушается [7] .
Так как у детей до трёх лет слабо развита гладкая мускулатура бронхов, бронхоспазм редко выступает главным механизмом сужения просвета бронхов при обструктивном бронхите. На первое место выходит гиперсекреция слизи с отслойкой реснитчатого эпителия и отёк бронхиальной стенки. Поэтому детям в этом возрасте при выслушивании лёгких характерны признаки «влажного лёгкого» — влажные мелкопузырчатые хрипы с обеих сторон. Лишь у детей старше трёх лет на первый план начинают выступать проявления бронхоспазма [7] .
Некоторые исследователи считают, что бронхообструкция у детей — это не только нарушение дыхания, но и своеобразный защитный механизм. Так как поражённый реснитчатый эпителий не может играть барьерную роль, его функции начинает выполнять обструкция бронхов: она не позволяет микроорганизмам проникать в лёгочную ткань из верхних дыхательных путей. В пользу этого предположения свидетельствует тот факт, что при обструктивном бронхите, в отличие от простого, гораздо реже развивается пневмония [14] .
Классификация и стадии развития обструктивного бронхита у детей
В отечественной литературе выделяют три формы обструктивного бронхита :
- бронхиолит;
- острый обструктивный бронхит;
- рецидивирующий обструктивный бронхит (при бронхолёгочной дисплазии, обструктивном бронхиолите и др.) .
Все они отличаются и симптомами, и патогенетическими изменениями. Однако в зарубежной литературе обструктивный бронхит и бронхиолит часто описывают вместе, так как обе формы заболевания протекают с обструкцией бронхов [6] .
Бронхиолит в основном возникает у детей до 2 лет в ответ на респираторно-синцитиальную инфекцию, реже — на риновирусы. Развивается постепенно на фоне поначалу нетяжёлой ОРВИ, но в дальнейшем переходит в более тяжёлую форму, приводя к дыхательной и сердечной недостаточности .
Для бронхиолита характерно обилие влажных мелкопузырчатых и трескучих хрипов как на вдохе, так и на выдохе, т. е. ярко выражена картина «влажного лёгкого». При нарастании выраженной одышки (увеличении числа дыхательных движений до 70-80 раз в минуту) дыхание становится поверхностным, влажных мелкопузырчатых и трескучих хрипов становится меньше. Слышен усиленный вдох, заметно раздуваются крылья носа, нарастают симптомы острой сердечной недостаточности: кашель, тахикардия , побледнение кожи, увеличение печени.
Острый обструктивный бронхит чаще возникает у детей 3-5 лет, хотя может встречаться и в более старшем возрасте. Его развитие связывают с вирусами парагриппа 3-го типа, аденовирусами, вирусами гриппа и атипичными возбудителями. Развивается как постепенно, так и более остро: с повышения температуры тела до 38-39 °С, насморка, заложенности носа и кашля. Постепенно нарастает дыхательная недостаточность с увеличением частотой дыхания до 40-60 раз в минуту. Ребёнку становится тяжелее дышать, поэтому организм подключает к этому процессу мышцы шеи и плеч. Появляются свистящие хрипы на выдохе.
Выдох затруднён и удлинён. При простукивании в проекции лёгких возникает звук, похожий на шум при поколачивании по пустой коробке. На выдохе чаще выслушиваются рассеянные сухие свистящие хрипы, на вдохе — влажные мелкопузырчатые, т. е. эффект «влажного лёгкого» при остром обструктивном бронхите можно не услышать.
Рецидивирующий обструктивный бронхит может возникать с первого года жизни и затем в любом возрасте. Развивается чаще в ответ на длительное нахождение в организме цитомегаловируса, вируса Эпштейна — Барр, вируса герпеса 6-го типа и микоплазмы. Реже он может быть связан с обычными респираторными вирусами. Нередко встречается сразу несколько причинных вирусов, особенно у часто и длительно болеющих детей.
Обструкция бронхов обычно развивается постепенно: на фоне нормальной или субфебрильной температуры (до 38 °С) с небольшой заложенностью носа, насморком и редким покашливанием. Одышка выражена незначительно, частота дыхания редко превышает 40 движений в минуту. Общее состояние ребёнка практически не страдает.
При простукивании отмечается лёгочный звук с лёгким коробочным оттенком. При выслушивании характерны рассеянные сухие свистящие хрипы на фоне подчёркнутого выдоха, влажные хрипы на вдохе необильные или вовсе отсутствуют.
По течению бронхообструктивного синдрома выделяют:
- острый бронхит — синдром присутствует до 10 дней;
- затяжной бронхит — синдром сохраняется от 10 дней и более;
- рецидивирующий бронхит — синдром повторяется 3-6 раз в год;
- непрерывно рецидивирующий бронхит — частота и тяжесть синдрома повторяются более 6 раз в год [6][7] .
Осложнения обструктивного бронхита у детей
Острый обструктивный бронхит может переходить в рецидивирующий и непрерывно рецидивирующий бронхит (не путать с хроническим бронхитом — это совсем другая форма болезни), особенно на фоне постепенно формирующейся вторичной гиперреактивности бронхов. Её развитие нередко связывают с повторным или длительным воздействием различных факторов: пассивным курением, недолеченными инфекциями, переохлаждением или перегреванием, частых контактов с больными ОРВИ и др.
У детей до трёх лет острый обструктивный бронхит или бронхиолит могут осложняться развитием пневмонии . Это связано с особенностями анатомии и иммунитета, гиподинамии, и обилия густой мокроты и значительного снижения скорости её выведения из лёгких. Она, как пробка, закрывает просвет бронха, нарушается вентиляция поражённого сегмента. К этой картине присоединятся патогенная бактериальная флора. В итоге развивается воспаление лёгких.
Пневмония при обструктивном бронхите у детей встречается редко. Ей подвержены недоношенные, незрелые, травмированные и ослабленные повторными ОРВИ дети [4] [5] [10] . При её развитии должны настораживать симптомы интоксикации: нарастающая вялость, сонливость, снижение аппетита, повышение температуры тела до 38-39 °C. При простукивании в проекции поражённого сегмента лёгких наблюдается укороченный лёгочный звук, выслушиваются трескучие влажные хрипы.
Диагностика обструктивного бронхита у детей
Обследование детей с обструктивным бронхитом проводят педиатр, детский пульмонолог и детский отоларинголог. Диагноз устанавливается на основании истории болезни (анамнеза), объективного осмотра, физикального, лабораторного и инструментального обследования.
Правильный сбор анамнеза имеет большое, иногда решающее значение в диагностике. Он направлен на поиск факторов, которые могли поспособствовать развитию обструктивного бронхита. При опросе врач обращает внимание на следующие детали:
- особенности развития первых симптомов заболевания;
- интенсивность, продолжительность и динамику клинических проявлений;
- историю развития последних недель беременности, родов и первых дней жизни ребёнка;
- характер вскармливания, возможные срыгивания;
- наследственность;
- наличие аллергических реакций, ранее перенесённых заболеваний, их частоту;
- диспансерное наблюдение у узких специалистов;
- результаты предшествующей диагностики;
- эффект от ранее назначенной терапии.
Во время осмотра и физикального исследования наблюдаются:
- бледность и мраморность кожи, посинение носогубного треугольника;
- шумное, свистящее дыхание с затруднённым выдохом;
- дыхание с участием мышц шеи и плеч, одышка;
- перкуторно (при простукивании) слышен лёгочный звук с коробочным оттенком;
- аускультативно (при выслушивании) отмечается удлинённый, затруднённый выдох, сухие свистящие хрипы на выдохе и влажные мелкопузырчатые хрипы на вдохе, звучные или несколько приглушённые тоны сердца или тахикардия [4] .
Лабораторные и инструментальные методы исследования включают в себя:
- общий анализ крови с лейкоцитарной формулой: наблюдается снижение числа циркулирующих лейкоцитов, повышенный уровень лимфоцитов и эозинофилов, увеличенная СОЭ (скорость оседания эритроцитов);
- анализ на антитела к возможным причинно-значимым вирусам;
- анализ мокроты, мазка из зева и носа для определения бактериальной флоры и её чувствительности к антибиотикам;
- выявление причинного респираторного вируса методом ПЦР (полимеразной цепной реакции);
- пульсоксиметрия или полный анализ газов крови для оценки насыщения крови кислородом: наблюдается снижение его концентрации;
- рентгенография грудной клетки при подозрении на пневмонию: выявляются признаки гипервентиляции (повышенная прозрачность лёгочной ткани, низкое стояние диафрагмы, горизонтальное положение рёбер);
- бронхофонография — анализ дыхательных шумов;
- измерение пиковой скорости выдоха (проводится с 4-х лет);
- спирография — измерение объёма и скорости выдыхаемого воздуха (выполняется с 6-7 лет).
Дифференциальная диагностика
В отдельных случаях обструктивный бронхит у детей может быть проявлением следующих заболеваний:
- инородное тело трахеи и бронхов;
- гастроэзофагеальный рефлюкс;
- муковисцидоз ;
- врождённые пороки развития трахеобронхиального дерева: чрезмерное расширение трахеи и бронхов (трахеобронхомегалия), слабость их стенок (трахеобронхомаляция), недоразвитие или отсутствие некоторых хрящей древа (синдром Вильямса — Кемпбелла), синдром неподвижных ресничек (синдром Картагенера) и др.;
- наследственные заболевания;
- бронхолёгочная дисплазия;
- бронхиальная астма[3][4][5][11][12] .
В связи с этим могут потребоваться дополнительные исследования:
- УЗИ желудка для исключения гастроэзофагеального рефлюкса — во время сна кислое и достаточно агрессивное содержимое желудка может попадать не только в пищевод, но и в дыхательные пути, вызывая синдром обструкции бронхов;
- анализ на хлориды пота для исключения муковисцидоза;
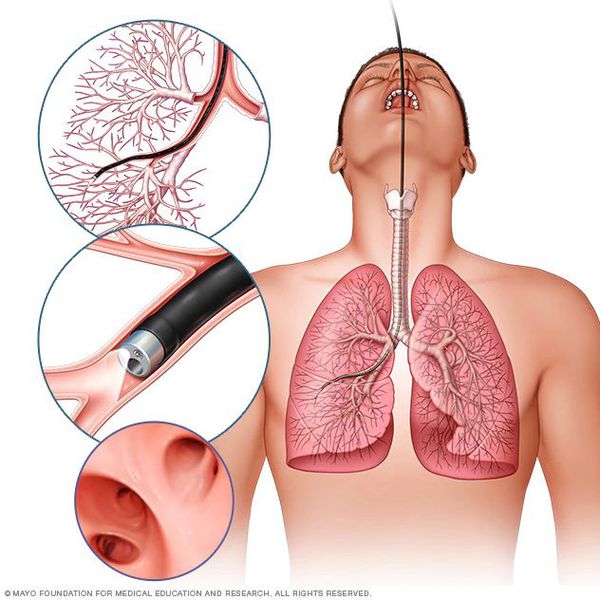
- диагностическая бронхоскопия для исключения аномалии бронхиального дерева, а также инородного тела в трахее и бронхах.
Также бронхоскопия может потребоваться для исследования слизистой бронхов, взятия промывных вод на цитологический и бактериологический анализ.
Лечение обструктивного бронхита у детей
Лечение бронхиолита, острого или повторного эпизода рецидивирующего обструктивного бронхита — одна из серьёзных неотложных ситуаций. Поэтому прежде всего доктор должен решить, где будет лечиться ребёнок: в стационаре или в амбулаторных условиях, т. е. на дому.
Показаниями для госпитализации являются:
- возраст малыша до года;
- тяжёлая степень обструкции;
- наличие тяжёлой сопутствующей патологии;
- отягощённый преморбидный фон (рахит, недоношенность, перинатальная энцефалопатия и др.);
- асоциальная семья.
Во всех остальных случаях ребёнок может лечиться амбулаторно.
Основные принципы терапии :
- Этиотропное лечение — направлено на борьбу с причиной развития болезни. Может включать противовирусные и при необходимости иммунотропные препараты. Использовать их в рутинной практике Союз педиатров России не рекомендует, но при наличии признаков гриппа их применение оправдано [16][17][18] . Антибактериальные средства могут назначать только при развитии бактериальных осложнений или активации внутренней микрофлоры.
- Патогенетическая терапия — подавляет механизмы, ведущие к обструкции бронхов. Показаны ингаляции с селективными бронхолитиками или ингаляционными глюкокортикостероидами через специальное устройство — компрессорный небулайзер.
- Симптоматическая терапия — приём жаропонижающих препаратов.
- Улучшение дренажной функции бронхов и уменьшение вязкости мокроты. Для разжижения секрета и ускорения его выхода из бронхов показаны муколитики, мукокинетики, употребление достаточного количества жидкости. Отхождению мокроты также способствует перкуссионный массаж грудной клетки, вибромассаж и постуральный дренаж — принятие специального положения, особенно после ингаляции.
Показан полупостельный режи, обильное питье (отвары, морсы, травяные чаи) и гипоаллергенная диета (в основном молочная и растительная пища). Комнату больного нужно регулярно проветривать, ежедневно проводить в ней влажную уборку и увлажнять воздух, чтобы облегчить дыхание и отхождение мокроты.
Если уровень кислорода в крови меньше 90 %, требуется кислородотерапия. Кислород подаётся через носовые катетеры или в кислородной палатке.
Отсасывание слизи из бронхов показано при густой, вязкой мокроте, слабом откашливании и утомлении грудных мышц. Проводится в условиях стационара с помощью электроотсосов и откашливателей.
Среди возможных осложнений, связанных с лечением, наиболее частыми являются:
- индивидуальная непереносимость того или иного препарата;
- побочные действия назначенного средства;
- передозировка препарата при несоблюдении правил его приёма [5][8][10] .
Прогноз. Профилактика
При своевременно начатом лечении, чётком соблюдении кратности приёма препаратов и ингаляций, регулярном смотре ребёнка лечащим врачом и коррекции лечения прогноз исхода обструктивного бронхита чаще благоприятный. В противном случае острое течение обструктивного бронхита нередко может переходить в рецидивирующее, а в редких ситуациях — и в непрерывно рецидивирующее.
У 15-30 % детей в результате заболевания развивается бронхиальная астма. У 30-50% детей обструктивный бронхит повторяется в течение года. Этому способствуют очаги хронической инфекции, аллергические заболевания и частые ОРВИ. Однако в возрасте 6-10 лет у большинства детей рецидивы прекращаются [15] .
Чтобы избежать повторных эпизодов заболевания, ребёнок должен оставаться на диспансерном учёте у педиатра, детского пульмонолога или аллерголога в течение года. Детям с рецидивом обструктивного бронхита после трёх лет следует сделать кожные пробы с наиболее распространёнными аллергенами. Положительные результаты проб, повторные приступы обструкции, особенно после ОРВИ, говорят о развитии бронхиальной астмы.
Основные меры профилактики направлены на избегание факторов риска и укрепление иммунитета ребёнка. Для этого необходимо:
- ограничить контакт ребёнка с больными, стараться не переохлаждаться;
- рационально и полноценно питаться, включить в рацион достаточные количество мяса, рыбы, творога, сыра, яиц, овощей, фруктов, кисломолочных продуктов и жидкости, исключить продукты, вызывающие аллергическую реакцию;
- профилактически лечить хронические очаги инфекции;
- регулярно закаляться, вести активный образ жизни, рассчитывать физическую нагрузку с учётом возраста ребёнка;
- вакцинироваться [6][10] .